| 【1】過敏性腸症候群とは?〜その症状と病態〜 |
過敏性は日本人の約1〜2割に見られるとポピュラーな病気です。本節では過敏性腸症候群の症状を中心に解説しました。
|
| 過敏性腸症候群とはどんな病気か |
過敏性腸症候群とは、腸の検査や血液検査で明らかな異常が認められないにも拘わらず、腹痛や腹部の不快感を伴って便秘や下痢が長く続く病気です。以前は過敏性大腸と言われていましたが、小腸を含めた腸全体に機能異常があることが分かってきたため、過敏性腸症候群と呼ばれるようになりました。この病気は日本を含む先進国に多い病気で、日本人では10〜15%に認められ、消化器科を受診する人の3分の1を占めるほど頻度の高い病気です。発症年齢は20〜40代に多く、男女比は1対1・6で、やや女性に多く見られます。便通の状態により便秘型と下痢型、交代型(両者が交互に現われる)の3つに分類されますが、男性では下痢型、女性では便秘型が目立ちます。
| ■ |
過敏性腸症候群の症状の特徴 |
|
- 腹痛の場所が一定ではない
- 下痢が続いても体重は減らない
- 発熱、血便は見られない
- 寝ている間は症状が出ない(トイレに行きたくて目が覚めるようなことはない)
- ストレスを感じないような時には症状が出ないことが多い(仕事や学校がストレスになっている人は休日には症状は出ない)
- 人によっては、ストレスによる様々な症状を伴うことがある(例:頭痛や目眩、疲労感、不眠、不安感など)
|
|
|
| 過敏性腸症候群の症状 |
 過敏性腸症候群(Irritable Bowel Syndrome:略してIBS)は、以前は大腸過敏症と呼ばれ、大腸の過敏状態によって起こる疾患とされていました。しかし、病気のことを調べるうちに大腸だけでなく小腸も含めた消化管全体の疾患であることが分かり、過敏性腸症候群と呼ばれるようになりました。過敏性腸症候群は今まで様々な定義がされてきましたが、現在は「腹痛や腹部不快感があり、これが半年以上前からあり、特に最近3ヶ月はその腹痛や腹部不快感が排便によって軽くなったり、腹部の症状の始まりが排便の回数や便の硬さの変化から現われる」などと定義されています。また、過敏性腸症候群はその症状によって便秘型と下痢型、この2つを合せた便秘と下痢を繰り返す交替型の3つタイプに分けられます。以前は、この3つの型に腹部膨満感や排ガスが多いガス型を加えた4つの病型が用いられていました。 過敏性腸症候群(Irritable Bowel Syndrome:略してIBS)は、以前は大腸過敏症と呼ばれ、大腸の過敏状態によって起こる疾患とされていました。しかし、病気のことを調べるうちに大腸だけでなく小腸も含めた消化管全体の疾患であることが分かり、過敏性腸症候群と呼ばれるようになりました。過敏性腸症候群は今まで様々な定義がされてきましたが、現在は「腹痛や腹部不快感があり、これが半年以上前からあり、特に最近3ヶ月はその腹痛や腹部不快感が排便によって軽くなったり、腹部の症状の始まりが排便の回数や便の硬さの変化から現われる」などと定義されています。また、過敏性腸症候群はその症状によって便秘型と下痢型、この2つを合せた便秘と下痢を繰り返す交替型の3つタイプに分けられます。以前は、この3つの型に腹部膨満感や排ガスが多いガス型を加えた4つの病型が用いられていました。
それでは、そのような症状はどうして起こるのでしょうか。ひとつには、腸は自律神経によって動かされており、心臓などと同じで自分の意思で動きを止めたり動かしたりできず自動的に動いているが、生活が不規則だったり、心身の疲労がたまっていたり、ストレスがあったりすると、腸の動きのリズムが乱れ、腹部や排便の状態に影響を与えます。また、過敏性腸症候群の患者がが一般的にどの程度いるかというと、大体16%半、つまり4〜5人に1人の割合で過敏性腸症候群の方がいるだろうと考えられています。諸外国の調査や国内の調査でも大体同じような結果で、14〜22%とされており、特別な病気ではなく多くの人が経験しているということを表わしています。なお、過敏性腸症候群の症状を持ちながらも病院は受診せず放置している人が2人に1人で、病院を受診される人は6〜7人に1人程度だろうと思われます。何れにせよ、過敏性腸症候群の似たような症状で腸に炎症があったりすることもあるので、まずは医療機関を受診して正しい診断を仰ぐことが大切です。
| ■ |
腹部症状 |
|
- 腹痛:
キリキリとした痛み、鈍い痛み、差し込むような痛みなど様々な表現をされるけれど、お腹の左下腹や上腹部などの痛みを訴える人が多いようです。痛みを感じる時の多くは、食後であったり早朝であったり、或は排便の前だったりすることが多いようですが、排便をすることによって痛みが軽くなります。
- 腹部不快感:
お腹がすっきりしない状態でお腹が張る、空腹でもないのにお腹がグルグル鳴る、すっきりしないなどの症状です。
|
|
| ■ |
排便状態 |
|
- 便秘や下痢または便秘と下痢を繰り返す
- 排便後すっきりせず、何回もトイレにゆく
- 実際に排便はないものの、何回もトイレに行きたくなるなど
|
|
| ■ |
その他の症状 |
|
- 不眠、肩こり、頭痛、食欲不振、手足の冷え、倦怠感など全身の症状が現われます。また、不安感や気分の落ち込み、イライラ感などの心理的な症状を伴います。
|
|
|
| 過敏性腸症候群(IBS)の病態 |
| ■ |
大腸の運動異常 |
|
腹痛や排便の異常は大腸が痙攣したり、運動が亢進(速く動きすぎる)や停滞(動きが鈍る)が関係しています。大腸の機能を検査する経口大腸造影検査の検査の結果によると、便秘型では腸のハウストラ(くびれ)が大きく、ゆっくりとした動きであるのに対して、下痢型は逆に動きが速く、便秘下痢交替型はその双方の特徴を備えています。なお、近年は大腸の動きだけでなく小腸の運動機能にも問題があることの報告もあり、研究が進められています。 |
|
| ■ |
腸の過敏性 |
|
冷たいものを飲むと、お腹がグルグルと鳴る人がいますが、これは冷たいものや刺激の強いもの(香辛料がよく効いたもの)が腸に刺激を与えて腸の運動が活発になるためです。過敏性腸症候群の患者はこの反応が強く出るため、下痢や腹痛になったりします。逆に腸は強く収縮しすぎて便を送り出すような運動にならず、便秘になる人もいます。また、腸が刺激されると疼痛を感じることがありますが、その痛みを普通の人より強く感じて強い腹痛になる傾向があります。このように刺激に対して過敏に腸が反応することが症状につながります。しかし、多くの人が同様の状態になるのではなく、そこには個人差があり症状の程度に差が現われます。 |
|
| ■ |
ストレスとの関係 |
|
ストレスの度合いが高い人ほど過敏性腸症候群の症状が強く現われる傾向があります。また、病院を受診した過敏性腸症候群の人は不安や緊張感、気分の落ち込みなど心理的な症状を持っている人が多いという調査結果もあります。従って、過敏性腸症候群とストレスが密接に関係していることが推測されます。
では、どんなことがストレスになるのでしょうか。欧米の研究でストレスの内容をランク付けしたものがありますが、それによると配偶者の死が最も高くなりますが、もちろん生きている中で起きる色々な出来事もストレスになります。一見、結婚や就職、出産、進学、昇進などおめでたいと思える出来事もストレスになりますが、それは、これらの出来事が従来の生活パターンとの変化をもたらし、心もその影響を受けることによるものと考えられています。また、ストレスは心理的なストレスだけでなく、暑さや寒さ、騒音、疲労などもその原因となります。なおその一方で、過敏性腸症候群の症状自体がストレスになっている方もいます。たとえば外出しなければならないけれど、トイレがないと不安、或はお腹が鳴ったらどうしようかなどと心配するような場合です。このような場合は、ますます腸が緊張し症状が出やすくなるという悪循環をもたらしていることもあります。このような場合は、心療内科など専門医に相談されることをオススメします。 |
|
|
| 過敏性腸症候群の3タイプ |
主な症状は、腹痛もしくは腹部不快感と便通異常です。腹痛は左下腹部に最も多く見られますが、部位が一定しないものも少なくありません。腹痛の性状は、発作的に起こる疝痛(せんつう:さし込むような痛み)または持続性の鈍痛の何れかで、便意を伴っていることが多く、排便後に一時的に軽快する傾向を示します。一般的に食事によって症状が誘発され、睡眠中は症状がないという特徴があります。その他、腹部膨満感、腹鳴(ふくめい:お腹がゴロゴロ鳴る)、放屁などのガス症状も比較的多く見られます。また、頭痛や疲労感、抑鬱、不安感、集中力の欠如など様々な消化器以外の症状が見られることもあります。なお、最近は以前聞かれた「ガス型」という分類は用いられなくなりました。
| ■ |
下痢型 |
|
突如として起こる下痢が特徴です。下痢や軟便が食事のたびに、ひどくなると1日に何回も起こるようになります。通勤途中、或は駅ごとに電車を降りてトイレに駆け込むという人もいます。そのため、突然襲って来る便意が心配で、通勤や通学、外出が困難になります。また、そうした不安がさらに病状を悪化させます。 |
|
| ■ |
便秘型 |
|
腸管が痙攣を起こして便が停滞します。便意があっても便が出にくく、便秘が続きます。水分が奪われた便は兎の糞のようなコロコロとした便になり、排便が困難になります。 |
|
| ■ |
下痢・便秘交代型 |
|
下痢が何日か続いたかと思ったら今度は便秘になるというように、下痢と便秘が交互に起こります。 |
|
|
| 過敏性腸症候群の原因〜主な原因はストレス。神経質な人、几帳面な人が罹りやすい病気〜 |
過敏性腸症候群では、消化管運動異常、消化管知覚過敏、心理的異常の3つが認められます。ただ、これらの異常を引き起こす真の原因は分かっていません。一部の患者では感染性腸炎の後に発症することが明らかになっており、何らかの免疫異常が関わっている可能性も指摘されています。また、ストレスは症状を悪化させる要因となります。
また、過敏性腸症候群は検査をしても異常がないことが特徴です。メカニズムはまだハッキリとは分かっていませんが、主な原因はストレスです。ストレスによって自律神経が乱れ、腹痛や下痢、便秘の症状を引き起こすのですが、一度症状が出るようになると、「またお腹が痛くなったらどうしよう?」という不安がストレスとなり、新たな症状を引き起こしてしまいます。このため、何かストレスとなるような出来事があった時の他、性格的に神経質な人や几帳面な人、仕事がハードな人などが罹りやすいと言われています。男性・女性の別なく、幅広い年齢層の人が罹りますが、最近は若い女性が罹るケースが増えています。
|
[ ページトップ ] [アドバイス トップ]
|
|
| 【2】過敏性腸症候群の診断と治療 |
過敏性腸症候群とただの下痢や便秘はどのように違うのでしょうか? 本節では、過敏性腸症候群の診断法について取り上げ解説しました。
|
| 他の病気ではないことを確かめるために早めの検査を |
過敏性腸症候群の主な原因はストレスですから心のケアが大切で、心療内科や神経内科で治療を受けることもできますが、腹痛や下痢、便秘に悩まされるようなら、早めに内科か消化器科へ行きましょう。過敏性腸症候群そのものは、確かにいま直ぐに治療をしなければならないというような病気ではありませんが、腹痛や下痢、便秘はどんな病気が原因で起こるか分かりません。潰瘍性大腸炎やクローン病、大腸癌なども増えていますから、何か重大な病気が隠れていないかどうか必ず検査を受けて調べておくことが大切です。過敏性腸症候群以外の病気ではないことを確かめるためにも早めに検査を受けるよう心懸けましょう。
|
| 過敏性腸症候群(IBS)の診断 |
過敏性腸症候群の診断は2段階に分けて行なわれます。まず最初に、器質的疾患(炎症や腫瘍など目に見える病気)がないことを確かめ、次に症状が過敏性腸症候群に一致するかを確かめます。前者に関しては、血液検査や大腸内視鏡検査、X線検査などを行ないます。ただし、これらの検査も全ての人に一律に行なうのでなく、発熱や血便、体重減少など器質的疾患の疑わしい人には詳しく、そうでない人には簡単に行ないます。後者に関しては、腹痛または腹部不快感があり、同時に便秘または下痢があることが大前提で、(1)排便後に腹痛が軽くなる、(2)腹痛が始まると便秘または下痢になる、という特徴を備えている必要があります。さらに、これらの症状が長期間(数カ月以上)続いている必要もあります。また、排便後に便が残った感じ、トイレに行きたくなると我慢できなくなる感じ、トイレに行ってもスムーズに便がでない感じなどがあると診断の参考になります。なお、これらの条件はRomeⅢ(ローマ・スリー)と呼ばれる診断基準にまとめられて全世界で用いられています。
|
| 過敏性腸症候群(IBS)の診断基準 |
| ■ |
2つの診断基準:RomeⅢとBMW基準 |
|
現在の日本の過敏性腸症候群の診断基準には、RomeⅢ(ローマスリー)とBMW基準という2つの診断基準があります。なお、RomeⅢとBMW基準は2つとも過敏性腸症候群(IBS)の診断基準なので似通っている部分もあります。
なお、以下のように過敏性腸症候群(IBS)には上記の2つの診断基準がありますが、診断基準を満たさなくても、身体的な異常が見られず、患者本人に腹痛や腹部不快感などの症状が出ている場合は過敏性腸症候群(IBS)と診断されます。従って、診断基準を満たしていないからといって病院に行くことを先送りせず、症状が続いている場合は、過敏性腸症候群(IBS)でないか一度きちんと検査してもらいましょう。 |
|
| ■ |
RomeⅢ |
|
世界的に認められている過敏性腸症候群(IBS)の診断基準で、国際的なRome委員会というところが出しています。適宜改訂されており、現在は2006年4月に改訂されたRomeⅢが最新です。診断基準は下記の通りです。
- 腹痛などの症状が排便により軽快する
- 症状の有無によって排便頻度に変化がある
- 症状の有無によって便の状態に変化がある
6ヶ月以上前から上記の症状があり、腹痛或は腹部不快感が最近3ヶ月の中の1ヵ月につき、少なくとも3日以上を占め、2項目以上満たしている。 |
|
| ■ |
BMW基準 |
|
日本の実情に即したものとしてBowel Motility Workshop Clubの頭文字をとって名付けられました。診断基準は下記の通りです。
- 次の(1)(2)の症状が1ヶ月以上繰り返す。また、他に器質的(身体的)疾患がない。(1)腹痛、腹部不快感或は腹部膨満感がある、(2)便通異常(下痢、便秘或は交替性便通異常)がある。
- また、便通異常には以下の1項目を含む。(1)排便回数の変化、(2)便の状態の変化。
- なお、器質的(身体的)疾患がないことを確認するために原則として下記の検査を行なう。(1)尿、糞便、血液一般検査、(2)注腸造影検査または大腸内視鏡検査。
※注腸造影検査や大腸内視鏡検査は患者自身に負担を伴うため、これを行なわなくても症状が認められれば過敏性腸症候群(IBS)と診断されます。 |
|
|
| 過敏性腸症候群の治療の方法 |
過敏性腸症候群の治療においては、生命に関わることはないものの、経過が長く完全に治ることが少ないというこの病気の性質を理解することがまず第一に必要です。また、症状の完全な消失にこだわらず、日常生活のなかで病気とうまく付き合ってゆくことも必要です。
過敏性腸症候群の治療は、(1)生活・食事指導、(2)薬物療法、(3)心身医学的治療の3つが基本になります。生活習慣の中で、不規則な生活、睡眠不足、慢性疲労の蓄積、睡眠不足、心理社会的ストレスなどこの病気の増悪因子と考えられるものがあれば修正を試みます。症状を悪化させる食品(大量のアルコールや香辛料など)の摂取は控えるようにしましょう。また、食物繊維の摂取は便秘または下痢どちらのタイプにも有効なので積極的に摂るべきです。次に、薬物療法が必要な場合は、高分子重合体や消化管運動調節薬、漢方薬などがまず投与されます。下痢に対して乳酸菌や酪酸菌製剤(いわゆる整腸薬)、セロトニン受容体拮抗薬、止痢(しり)薬、また便秘に対して緩下薬や腹痛に鎮痙(ちんけい)薬が投与されることもあります。これらの薬剤で改善が見られない場合は抗不安薬や抗鬱薬が考慮されます。また、心身医学的治療としては精神療法や自律訓練法、認知行動療法などがあります。
|
| 過敏性腸症候群に気づいたらどうするか? |
長い経過があり、日常生活に支障がない場合はセルフケアで充分ですが、通勤や通学、外出などの日常生活に影響が出ている場合は病院を受診すべきです。特に様々な重篤な症状が出ている場合には専門の病院で腸の精密検査を受けることをオススメします。
◆初診に適した科:
内科、心療内科、消化器科
|
[ ページトップ ] [アドバイス トップ]
|
|

 過敏性腸症候群(Irritable Bowel Syndrome:略してIBS)は、以前は大腸過敏症と呼ばれ、大腸の過敏状態によって起こる疾患とされていました。しかし、病気のことを調べるうちに大腸だけでなく小腸も含めた消化管全体の疾患であることが分かり、過敏性腸症候群と呼ばれるようになりました。過敏性腸症候群は今まで様々な定義がされてきましたが、現在は「腹痛や腹部不快感があり、これが半年以上前からあり、特に最近3ヶ月はその腹痛や腹部不快感が排便によって軽くなったり、腹部の症状の始まりが排便の回数や便の硬さの変化から現われる」などと定義されています。また、過敏性腸症候群はその症状によって便秘型と下痢型、この2つを合せた便秘と下痢を繰り返す交替型の3つタイプに分けられます。以前は、この3つの型に腹部膨満感や排ガスが多いガス型を加えた4つの病型が用いられていました。
過敏性腸症候群(Irritable Bowel Syndrome:略してIBS)は、以前は大腸過敏症と呼ばれ、大腸の過敏状態によって起こる疾患とされていました。しかし、病気のことを調べるうちに大腸だけでなく小腸も含めた消化管全体の疾患であることが分かり、過敏性腸症候群と呼ばれるようになりました。過敏性腸症候群は今まで様々な定義がされてきましたが、現在は「腹痛や腹部不快感があり、これが半年以上前からあり、特に最近3ヶ月はその腹痛や腹部不快感が排便によって軽くなったり、腹部の症状の始まりが排便の回数や便の硬さの変化から現われる」などと定義されています。また、過敏性腸症候群はその症状によって便秘型と下痢型、この2つを合せた便秘と下痢を繰り返す交替型の3つタイプに分けられます。以前は、この3つの型に腹部膨満感や排ガスが多いガス型を加えた4つの病型が用いられていました。 過敏性腸症候群は、食事によってある程度予防することや症状を軽減させることも可能です。過敏性腸症候群とは下痢や便秘などを伴う症状で、ストレスなどの精神面での原因やアルコールや暴飲暴食といった食習慣や生活習慣によっても引き起こされる症状です。下痢や便秘といった症状のため過敏性腸症候群であることに気づかず、軽視してしまいがちな病気ですが、きちんと原因を突き止めて治療をしないと中々治らない病気でもあるので注意が必要です。
過敏性腸症候群は、食事によってある程度予防することや症状を軽減させることも可能です。過敏性腸症候群とは下痢や便秘などを伴う症状で、ストレスなどの精神面での原因やアルコールや暴飲暴食といった食習慣や生活習慣によっても引き起こされる症状です。下痢や便秘といった症状のため過敏性腸症候群であることに気づかず、軽視してしまいがちな病気ですが、きちんと原因を突き止めて治療をしないと中々治らない病気でもあるので注意が必要です。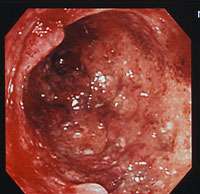 潰瘍性大腸炎とは、大腸に炎症が起こり、潰瘍を形成する慢性疾患で、出血性の下痢や腹部の激しい痛み、発熱を伴う発作を起こします。 また、潰瘍性直腸炎は直腸に限局して起こる炎症で、比較的良性型の潰瘍性大腸炎で、頻度も多い疾患です。潰瘍性大腸炎はどの年齢にも起こりえますが、普通は15〜30歳で発症します。少数ながら50〜70歳で最初の発作を起こす人もいます。潰瘍性大腸炎では、通常は大腸壁がさほど肥厚化せず、小腸に及ぶことも殆どありません。潰瘍性大腸炎は直腸やS状結腸から始まるのが通常で、最終的には大腸の一部または大腸全体に広がります。発症初期から大腸全体が侵される例もあります。
潰瘍性大腸炎とは、大腸に炎症が起こり、潰瘍を形成する慢性疾患で、出血性の下痢や腹部の激しい痛み、発熱を伴う発作を起こします。 また、潰瘍性直腸炎は直腸に限局して起こる炎症で、比較的良性型の潰瘍性大腸炎で、頻度も多い疾患です。潰瘍性大腸炎はどの年齢にも起こりえますが、普通は15〜30歳で発症します。少数ながら50〜70歳で最初の発作を起こす人もいます。潰瘍性大腸炎では、通常は大腸壁がさほど肥厚化せず、小腸に及ぶことも殆どありません。潰瘍性大腸炎は直腸やS状結腸から始まるのが通常で、最終的には大腸の一部または大腸全体に広がります。発症初期から大腸全体が侵される例もあります。

